Glutetimide
| Glutetimide | |
|---|---|
 | |
| Nome IUPAC | |
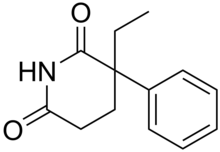
| 3-etil-3-fenil-piperidin-2,6-dione | |
| Caratteristiche generali | |
| Formula bruta o molecolare | C13H15NO2 |
| Massa molecolare (u) | 217,264 |
| Numero CAS | |
| Numero EINECS | 201-012-0 |
| Codice ATC | N05 |
| PubChem | 3487 |
| DrugBank | DBDB01437 |
| SMILES | CCC1(CCC(=O)NC1=O)C2=CC=CC=C2 |
| Dati farmacocinetici | |
| Biodisponibilità | Variabile |
| Metabolismo | epatico |
| Emivita | 10-12 ore |
| Escrezione | Renale:2% Fecale:2% |
| Indicazioni di sicurezza | |
La glutetimide è un sedativo ipnotico[1] che venne introdotto in terapia medica nel 1954 come un'alternativa valida e sicura ai barbiturici per curare l'insonnia.[2] Il farmaco per certi aspetti mantiene sul sistema nervoso centrale (SNC) un effetto deprimente simile a quello dei barbiturici. Dopo un breve periodo di utilizzo fu chiaro a tutti i clinici che la glutetimide era in grado di provocare dipendenza e sintomi di astinenza altrettanto gravi e simili a quelli dei barbiturici.[3]
Meccanismo d'azione
[modifica | modifica wikitesto]Il meccanismo d'azione del farmaco non è ancora noto. I dosaggi che possono indurre ipnosi sono anche in grado di causare depressione cerebrale e sonno profondo.
Dosi particolarmente elevate possono invece provocare anestesia generale e far scivolare il paziente in una profonda depressione dei centri respiratori e vasomotori. Similmente a quanto avviene per la classe dei barbiturici, dosaggi di glutetimide che inducono ipnosi sopprimono anche la fase REM del sonno.
La glutetimide possiede attività anticolinergica che nei pazienti si evidenzia con midriasi, inibizione della secrezione salivare e della motilità intestinale. Il farmaco si comporta, inoltre, da induttore enzimatico.
Farmacocinetica
[modifica | modifica wikitesto]Dopo somministrazione orale la glutetimide viene assorbita in modo irregolare dal tratto gastrointestinale. In seguito alla somministrazione orale di 500 mg e 1 g di farmaco si raggiungono picchi di concentrazione plasmatica rispettivamente di 2,9-7,1 µg/ml e 6,2-6,8 µg/ml, nel giro di 1-6 ore dall'assunzione.[4]
L'azione della glutetimide compare con grande rapidità. Dopo somministrazione di una dose ipnotica il sonno viene indotto nel giro di 30 minuti e perdura per un tempo di 4-8 ore.
Il volume di distribuzione è di circa 3 l/kg. Il legame con le proteine plasmatiche è di circa il 54%.
L'emivita della glutetimide è di tipo bifasico. Il valore relativo alla fase terminale risulta compreso in un intervallo di 5-22 ore. È dimostrato che la glutetimide attraversa la placenta, inoltre può essere escreta in tracce nel latte materno.
Il farmaco è quasi totalmente metabolizzato nel fegato. L'isomero destrogiro (+) viene idrossilato a 4-idrossiglutetimide mentre l'isomero levogiro (-) a 2-(1-idrossietil)-2-fenilgluta-rimide.[5][6]
Entrambi i metaboliti idrossilati sono poi convertiti a glucuronidi e subiscono il circolo enteroepatico. Circa il 2% di una dose è metabolizzato a glutaconimide: questo metabolita possiede ancora una certa attività ipnotica. Solamente l'1-2% di una dose è escreto attraverso le feci. Circa il 2% della glutetimide viene escreta nelle urine sotto forma di farmaco immodificato nel giro di 24 ore.[7][8]
La 4-idrossi-2-etil-2-fenilglutarimide (4-HG) è un metabolita che tende invece ad accumularsi nel plasma e nei tessuti (e fra questi in particolare nel cervello), specialmente allorché siano assunti elevati dosaggi di farmaco. Gli studiosi hanno scoperto che questo metabolita potrebbe contribuire alla azione tossica della glutetimide,[9][10] anche se non tutti concordano su questo aspetto.[11]
Tossicologia
[modifica | modifica wikitesto]Nell'uomo la dose minima letale risulta di 5 g. Le concentrazioni plasmatiche tossiche e potenzialmente letali sono in media di 50 µg/ml.
Usi clinici
[modifica | modifica wikitesto]La glutetimide è indicata nel trattamento a breve termine (3-7 giorni) dell'insonnia. Attualmente alla glutetimide vengono preferite altre sostanze ipnotiche che, rispetto ad essa, presentano gli stessi vantaggi terapeutici e che sono potenzialmente meno tossici.
Effetti collaterali
[modifica | modifica wikitesto]La glutetimide può indurre rash cutanei, nausea, sedazione, vertigini, cefalea, depressione, stordimento, atassia, confusione mentale, edema, diaforesi notturna, vomito, xerostomia, euforia, eloquio inceppato, tinnito, eccitazione paradossa, offuscamento della vista, porfiria, discrasie ematiche (porpora trombocitopenica, anemia aplastica, leucopenia).
Controindicazioni
[modifica | modifica wikitesto]La glutetimide è controindicata in caso di ipersensibilità nota e nei pazienti affetti da porfiria. Il farmaco deve essere usato con cautela nei soggetti con insufficienza renale e respiratoria. Per la sua attività antimuscarinica il farmaco dovrebbe, inoltre, essere somministrato con estrema cautela nei soggetti affetti da ipertrofia prostatica, ulcera peptica stenosante, ostruzione piloro-duodenale, ostruzione del tratto urinario, glaucoma ad angolo chiuso, aritmie cardiache. La glutetimide provoca sedazione ed i soggetti che la assumono debbono evitare ogni attività che richieda attenzione e prontezza di riflessi (ad esempio lavori pericolosi o guida di autoveicoli). L'uso prolungato del farmaco può determinare tolleranza, dipendenza fisica e psichica simili a quelle provocate dai barbiturici.[12][13]
Dosi terapeutiche
[modifica | modifica wikitesto]La glutetimide si somministra per via orale alla sera in dosi di 250–500 mg/die. La dose massima è di 1 g/die.
Sovradosaggio
[modifica | modifica wikitesto]I sintomi del sovradosaggio sono simili a quelli del sovradosaggio da barbiturico anche se esistono delle differenze importanti. Il paziente deve essere ovviamente ospedalizzato.[14]
Si manifesta ipotensione, depressione respiratoria, shock, ipotermia alla quale può anche far seguito la febbre. Possono inoltre comparire effetti antimuscarinici come xerostomia, midriasi, ileo adinamico, atonia della vescica. In alcuni soggetti possono insorgere altre gravi complicazioni quali l'edema polmonare o cerebrale, pielonefrite e necrosi renale acuta.
Rispetto al sovradosaggio da barbiturici la profondità del coma è fluttuante (il paziente presenta dei brevi risvegli seguiti da delle ricadute), la depressione respiratoria è meno marcata mentre l'insufficienza circolatoria è più grave.[15]
L'intossicazione deve essere trattata con la lavanda gastrica, la somministrazione prolungata di carbone attivo e l'impostazione di una terapia di supporto, comprensiva di una adeguata idratazione.
Il farmaco tende a liberarsi lentamente dai lipidi tissutali dove si è depositato, e ciò complica l'andamento del trattamento. In casi particolarmente gravi alcuni clinici sono ricorsi alla dialisi peritoneale od all'emodialisi.[16][17][18]
Interazioni
[modifica | modifica wikitesto]La somministrazione concomitante di barbiturici o di alcol etilico può aumentare l'effetto deprimente sul SNC.[19] L'amitriptilina e l'imipramina potenziano gli effetti anticolinergici del farmaco. La glutetimide è un induttore degli enzimi microsomiali epatici. Il farmaco determina un aumento del metabolismo degli anticoagulanti cumarinici e pertanto una riduzione del loro effetto. La somministrazione cronica di glutetimide può aumentare il metabolismo della vitamina D.
Note
[modifica | modifica wikitesto]- ^ ISAACS B, Hypnotic effect of glutethimide in normal human subjects, in Lancet, vol. 272, n. 6968, marzo 1957, pp. 558–60, PMID 13407061.
- ^ DAVIS CA, GRUENER RD, Glutethimide, a new nonbarbiturate hypnotic, in Calif Med, vol. 84, n. 4, aprile 1956, pp. 290–1, PMC 1532380, PMID 13304694.
- ^ LLOYD EA, CLARK LD, Convulsions and delirium incident to glutethimide (doriden) withdrawal (a case report), in Dis Nerv Syst, vol. 20, novembre 1959, pp. 524–6, PMID 14417721.
- ^ Kadar D, Kalow W, A method for measuring glutethimide (Doriden) in human serum after intake of therapeutic doses, in J. Chromatogr., vol. 72, n. 1, ottobre 1972, pp. 21–7, PMID 5072885.
- ^ Finch N, Dziemian R, Cohen J, Steinetz BG, The absolute configuration of the enantiomers of glutethimide and aminoglutethimide, in Experientia, vol. 31, n. 9, settembre 1975, pp. 1002–3, PMID 1175729.
- ^ Curry SH, Gordon JS, Riddall D, et al., Disposition of glutethimide in man, in Clin. Pharmacol. Ther., vol. 12, n. 5, 1971, pp. 849–57, PMID 5568259.
- ^ Sunshine I, Maes R, Faracci R, Determination of glutethimide (Doriden) and its metabolites in biologic specimens, in Clin. Chem., vol. 14, n. 7, luglio 1968, pp. 595–609, PMID 5663455.
- ^ Hansen AR, Fischer LJ, Gas-chromatographic simultaneous analysis for glutethimide and an active hydroxylated metabolite in tissues, plasma, and urine, in Clin. Chem., vol. 20, n. 2, febbraio 1974, pp. 236–42, PMID 4813002.
- ^ Hansen AR, Kennedy KA, Ambre JJ, Fischer LJ, Glutethimide poisoning. A metabolite contributes to morbidity and mortality, in N. Engl. J. Med., vol. 292, n. 5, gennaio 1975, pp. 250–2, DOI:10.1056/NEJM197501302920507, PMID 1110692.
- ^ Kennedy KA, Ambre JJ, Fischer LJ, A selected ion monitoring method for glutethimide and six metabolites: application to blood and urine from humans intoxicated with glutethimide, in Biomed. Mass Spectrom., vol. 5, n. 12, dicembre 1978, pp. 679–85, DOI:10.1002/bms.1200051209, PMID 747741.
- ^ Curry SC, Hubbard JM, Gerkin R, et al., Lack of correlation between plasma 4-hydroxyglutethimide and severity of coma in acute glutethimide poisoning. A case report and brief review of the literature, in Med Toxicol Adverse Drug Exp, vol. 2, n. 4, 1987, pp. 309–16, PMID 3626855.
- ^ SADWIN A, GLEN RS, Addiction to glutethimide (doriden), in Am J Psychiatry, vol. 115, n. 5, novembre 1958, pp. 469–70, PMID 13583255.
- ^ ROGERS GA, Addiction to glutethimide (doriden), in Am J Psychiatry, vol. 115, n. 6, dicembre 1958, pp. 551–2, PMID 13595137.
- ^ Caplan HL, Recovery in severe glutethimide poisoning, in Postgrad Med J, vol. 43, n. 503, settembre 1967, pp. 611–3, PMC 2466209, PMID 6063829.
- ^ HUDSON EK, RYAN RJ, Coma after glutethimide (doriden) overdose, in Ill Med J, vol. 112, n. 5, novembre 1957, pp. 231–2, PMID 13480745.
- ^ (DE) Colombi A, Riess W, Thölen H, [Treatment of acute glutethimide intoxication (Doriden) using hemodialysis], in Helv Med Acta Suppl, giugno 1970, pp. Suppl 50:145–6, PMID 5288791.
- ^ Ozdemir AI, Tannenberg AM, Peritoneal and hemodialysis for acute glutethimide overdosage, in N Y State J Med, vol. 72, n. 16, agosto 1972, pp. 2076–9, PMID 4505334.
- ^ DeMyttenaere M, Schoenfeld L, Maher JF, Treatment of glutethimide poisoning. A comparison of forced diuresis and dialysis, in JAMA, vol. 203, n. 10, marzo 1968, pp. 885–7, PMID 5694210.
- ^ Melville KI, Joron GE, Douglas D, Toxic and depressant effects of alcohol given orally in combination with glutethimide or secobarbital, in Toxicol. Appl. Pharmacol., vol. 9, n. 2, settembre 1966, pp. 363–75, PMID 5969422.
Altri progetti
[modifica | modifica wikitesto] Wikimedia Commons contiene immagini o altri file su Glutetimide
Wikimedia Commons contiene immagini o altri file su Glutetimide