Nervio vago
El nervio vago (del lat. nervus vagus) o nervio neumogástrico es el décimo de los doce pares craneales (nervios craneales). Nace del bulbo raquídeo e inerva la faringe, el esófago, la laringe, la tráquea, los bronquios, el corazón, el estómago, el páncreas, el hígado y vísceras que irriga la arteria mesentérica superior por plexos periarteriales que llegan a los plexos mientéricos o de Auerbach, donde se localizan las fibras postsinápticas parasimpáticas.
| Nervio vago | ||
|---|---|---|
 Esquema de la parte superior de los nervios glosofaríngeo, vago y accesorio. | ||
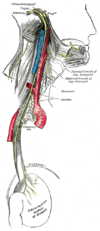 | ||
| Nombre y clasificación | ||
| Latín | [TA]: nervus vagus | |
| TA | A14.2.01.153 | |
| Gray | pág.910 | |
|
| ||
Origen
editarSu origen real se encuentra en las células del ganglio petroso, que terminan a nivel del tracto solitario del bulbo raquídeo.
Su origen aparente está entre los nervios craneales accesorio (XI) y glosofaríngeo (IX), en el surco colateral posterior del bulbo raquideo o surco retroolivar.
Trayecto
editarSu trayecto[1] comienza en las células del ganglio petroso, luego atraviesa el agujero yugular (rasgado posterior) de la base del cráneo y llega al espacio retroestíleo. En dicho espacio se une a la arteria carótida interna y a la vena yugular interna, formando con ellas el paquete vasculonervioso principal del cuello.
Así, desciende por el cuello englobado en este paquete, posteromedial al músculo esternocleidomastoideo (ECM). En su descenso emite el nervio laríngeo superior, y también da ramos para la faringe. Una vez dentro del tórax, los nervios vagos derecho e izquierdo se comportan de manera diferente:
- Nervio vago izquierdo. Entra en el tórax entre las arterias carótida izquierda y subclavia izquierda, y a la altura del arco aórtico emite el nervio laríngeo recurrente izquierdo. Después se va hacia abajo y hacia adelante (se hace anterior) y pasa por detrás del pedículo pulmonar antes de alcanzar el esófago, donde contribuye a formar el plexo esofágico.
- Nervio vago derecho. Cruza por delante de la arteria subclavia derecha, y a esta altura emite el nervio laríngeo recurrente derecho. Después se dirige hacia abajo y hacia atrás (se hace posterior) y pasa por detrás del pedículo pulmonar derecho antes de alcanzar el esófago, donde también contribuye a formar el plexo esofágico, al igual que su homólogo izquierdo.
Dentro del tórax, los nervios vagos dan ramas para el plexo cardíaco y el plexo pulmonar. Ambos nervios vagos realizan la última parte de su trayecto por el tórax junto con el esófago, y junto a él se introducen en la cavidad abdominal, atravesando el diafragma a través del hiato esofágico. Una vez en la cavidad abdominal, el nervio vago izquierdo se distribuye por el estómago, mientras que el nervio vago derecho finaliza en el plexo solar, desde donde da ramas para las vísceras abdominales (estómago, intestinos, riñones e hígado).[cita requerida]
Aferencias
editarEs considerado un nervio mixto con distintas aferencias:
- Aferencia sensitiva: la trompa de Eustaquio o tuba auditiva, el oído medio y los pliegues glosoepiglóticos.
- Aferencia parasimpática: el corazón, los bronquios y las vísceras abdominales.
- Aferencia del núcleo ambiguo: el músculo estilo faríngeo (músculo de la deglución).
Ramas más importantes
editar- Rama auricular, conocida como nervio de Arnold (epónimo en memoria de Friedrich Arnold, fisiólogo alemán del siglo XIX que describió el reflejo de tos al estimular cierta zona de la oreja) o como nervio de Alderman ("una referencia a los antiguos concejales [aldermen]) de la ciudad de Londres y su práctica de utilizar tazones con agua de rosas en los banquetes ceremoniales, en donde a los asistentes se les pedía que colocaran una servilleta humedecida con agua de rosas detrás de las orejas, pues se creía que esto ayudaría a su digestión")[2][3]
- Rama faríngea
- Laríngeo superior
- Ramas cardíacas
- Rama cervical inferior
- Laríngeo recurrente
- Ramas cardiotorácicas
- Ramas del plexo pulmonar
- Ramas del plexo esofágico
- Tronco vagal anterior
- Tronco vagal posterior
- Reflejo de Hering-Breuer en los alvéolos[4]
El nervio vago corre paralelo a la arteria carótida común y a la vena yugular interna dentro de la vaina carotídea.
Ramas cervicales
editar- El nervio occipital menor o nervio mastoideo, con un curso ascendente, que se distribuye a la piel de la región mastoidea.
- El nervio auricular, ascendente, que alcanza la piel del pabellón auricular.
- El nervio cutáneo del cuello, de curso transversal, y destinado a la piel de la región supra y subhioidea.
- El nervio supraclavicular, descendente, que inerva la piel de la parte superolateral del tórax.
- El nervio supraacromial, que inerva la piel del muñón del hombro.[cita requerida]
Funciones
editarEl nervio vago suministra fibras parasimpáticas motoras a todos los órganos (excepto las glándulas suprarrenales), desde el cuello hasta el segundo segmento del colon transverso.[cita requerida]
- Región amigdalina
- Parte posterior de la nariz y la garganta
- La laringe
- El oído
- El estómago
El vago también controla algunos músculos esqueléticos, incluyendo:
- músculo cricotiroideo
- músculo elevador del velo del paladar
- músculo salpingofaríngeo
- músculo palatogloso
- músculo palatofaríngeo
- constrictores faríngeos superiores, medios e inferiores
- músculos de la laringe (habla)
Esto significa que el nervio vago es responsable de tareas tan variadas como la frecuencia cardíaca, la peristalsis gastrointestinal, la sudoración y bastantes movimientos musculares en la boca, incluyendo el habla (a través del nervio laríngeo recurrente). También tiene algunas fibras aferentes que inervan la porción interna (canal) del oído externo (a través de la rama auricular, también conocida como nervio de Arnold o nervio de Alderman, término este último que se refiere a la costumbre de los antiguos concejales o aldermen de la ciudad de Londres de ofrecer a los asistentes de los banquetes ceremoniales una servilleta humedecida con agua de rosas para que se la colocaran detrás de las orejas, pues se creía que esto ayudaría a la digestión[5]) y parte de las meninges.[6]
Las fibras del nervio vago que inervan la faringe y la parte posterior de la garganta son responsables del reflejo faríngeo. Además, la estimulación del nervio vago aferente mediada por el receptor 5-HT3 en el intestino debido a gastroenteritis es una de las causas del vómito.[7] La estimulación del nervio vago en el cuello del útero (como en algunos procedimientos médicos) puede conducir a un síncope vasovagal.
El nervio vago también juega un papel en la saciedad posterior al consumo de alimentos.[8] Se ha demostrado que el hecho de noquear los receptores del nervio vago causa hiperfagia (un gran aumento de la ingesta de alimentos).[9]
No solo es responsable de recoger la sensibilidad de la laringe, sino que además le aporta el componente motor, por medio de dos ramas: el nervio laríngeo recurrente (fibras del nervio accesorio) y el nervio laríngeo superior.[cita requerida]
El nervio vago y el corazón
editarLa inervación parasimpática del corazón está parcialmente controlada por el nervio vago y es compartida por los ganglios torácicos. Los nervios ganglionares vagales y espinales median la disminución de la frecuencia cardíaca. La rama vaga derecha inerva el nodo sinoauricular. En las personas sanas, el tono parasimpático de estas fuentes se ajusta bien al tono simpático. La hiperestimulación de la influencia parasimpática promueve las bradiarritmias. Cuando se hiperestimula, la rama vagal izquierda predispone al corazón a un bloqueo de la conducción en el nodo auriculoventricular.
En este lugar, el neurocientífico Otto Loewi demostró por primera vez que los nervios secretan sustancias llamadas neurotransmisores, que tienen efectos sobre los receptores en los tejidos diana. En su experimento, Loewi estimuló eléctricamente el nervio vago de un corazón de rana, lo que desaceleró el corazón. Luego tomó el líquido del corazón y lo transfirió a un segundo corazón de rana sin nervio vago. El segundo corazón se desaceleró sin una estimulación eléctrica. Loewi denominó en alemán a la sustancia liberada por el nervio vago como Vagusstoff que, según más tarde se descubrió, era acetilcolina. Los medicamentos que inhiben los receptores muscarínicos (anticolinérgicos), como la atropina y la escopolamina, se denominan vagolíticos porque inhiben la acción del nervio vago en el corazón, el tracto gastrointestinal y otros órganos. Los fármacos anticolinérgicos aumentan la frecuencia cardíaca y se usan para tratar la bradicardia.
Efectos físicos y emocionales
editarLa activación excesiva del nervio vago durante el estrés emocional, que es una sobrecompensación parasimpática de una fuerte respuesta del sistema nervioso simpático asociada al estrés, también puede causar un síncope vasovagal debido a una caída repentina del gasto cardíaco, causando una hipoperfusión cerebral. El síncope vasovagal afecta a los niños pequeños y a las mujeres más que a otros grupos. También puede provocar una pérdida temporal del control de la vejiga en momentos de temor extremo.
Las investigaciones han demostrado que las mujeres que han tenido una lesión completa de la médula espinal pueden experimentar orgasmos a través del nervio vago, que puede ir desde el útero y el cuello del útero hasta el cerebro.[10][11]
Efectos y relación con el sistema inmune
editarExperimentos realizados en modelo murino han demostrado un rol del nervio vago en la regulación homeostática del sistema inmune. Esta regulación incluye tanto la liberación de citoquinas proinflamatorias como antiinflamatorias contribuyendo tanto a amplificar como a disminuir la respuesta inmune.[12]
Patologías
editarLesión
editarLas lesiones en este nervio pueden darse en sus ramas, si ocurre en las ramas faríngeas se da la disfagia (dificultad para tragar). En las ramas laríngeas: parálisis músculo cricotiroideo y voz débil. O puede darse también una lesión en el nervio laríngeo recurrente: parálisis de cuerdas vocales, disfonía y voz ronca. Pueden verse afectados sus dos nervios laríngeos: que produce afonía.[cita requerida]
Véase también
editar- nervio olfatorio (I)
- nervio óptico (II)
- nervio oculomotor (III) o nervio motor ocular común
- nervio troclear (IV) o nervio patético
- nervio trigémino (V)
- nervio abducens (VI) o nervio motor ocular externo
- nervio facial (VII) o nervio intermediofacial
- nervio vestibulococlear (VIII) o nervio auditivo o estatoacústico
- nervio glosofaríngeo (IX)
- nervio accesorio (XI)
- nervio hipogloso (XII)
Referencias
editar- ↑ Moore, K. L.;Dalley II, A. F. (2007). Anatomía con orientación clínica (5ª edición).
- ↑ Butt, M. F., Albusoda, A., Farmer, A. D., Aziz, Q. (2019). The anatomical basis for transcutaneous auricular vagus nerve stimulation. Journal of Anatomy, 19 nov [1]
- ↑ synd/258 en Who Named It?
- ↑ Dutschmann M, Bautista TG, Mörschel M, Dick TE (May 2014). «Learning to breathe: habituation of Hering-Breuer inflation reflex emerges with postnatal brainstem maturation». Respiratory Physiology & Neurobiology 195: 44-9. PMC 4111629. PMID 24566392. doi:10.1016/j.resp.2014.02.009.
- ↑ Murray AR, Atkinson L, Mahadi MK, et al. (2016) The strange case of the ear and the heart: The auricular vagus nerve and its influence on cardiac control. Auton Neurosci 199, 48–53.
- ↑ Eljamel, Sam (2011). Problem Based Neurosurgery. p. 66. ISBN 978-981-4317-07-8. doi:10.1142/7830.
- ↑ Mandal, Ananya (25 de septiembre de 2013). «Vomiting Mechanism». News Medical. Archivado desde el original el 4 de enero de 2015. Consultado el 27 de junio de 2015.
- ↑ Berthoud HR (August 2008). «The vagus nerve, food intake and obesity». Regulatory Peptides 149 (1–3): 15-25. PMC 2597723. PMID 18482776. doi:10.1016/j.regpep.2007.08.024.
- ↑ de Lartigue G, Ronveaux CC, Raybould HE (September 2014). «Deletion of leptin signaling in vagal afferent neurons results in hyperphagia and obesity». Molecular Metabolism 3 (6): 595-607. PMC 4142400. PMID 25161883. doi:10.1016/j.molmet.2014.06.003.
- ↑ «Exploring the Mind-Body Orgasm». Wired. 10 de enero de 2007. Archivado desde el original el 19 de septiembre de 2015.
- ↑ Komisaruk BR, Whipple B, Crawford A, Liu WC, Kalnin A, Mosier K (October 2004). «Brain activation during vaginocervical self-stimulation and orgasm in women with complete spinal cord injury: fMRI evidence of mediation by the vagus nerves». Brain Research 1024 (1–2): 77-88. PMID 15451368. doi:10.1016/j.brainres.2004.07.029.
- ↑ Jin, H.; Li, M.; Jeong, E. (2024). «A body–brain circuit that regulates body inflammatory responses». Nature 630: 695-703.